スポーツ貧血
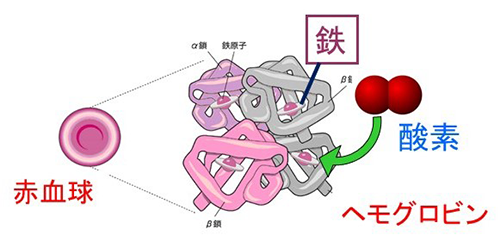
ヘモグロビンは赤血球の中にあり、全身に酸素を運ぶ働きがあります。酸素は鉄に結合して運ばれるので、ヘモグロビンの構成要素の中で鉄は最も重要です。ヘモグロビンや赤血球が減少することを『貧血』と言い、運動・スポーツが原因で生じる貧血を『スポーツ貧血』と呼びます。
原因
スポーツ貧血の主な原因は、『鉄欠乏』です。アスリートにおいては、成長や筋肉の肥大に鉄がたくさん必要となったり、運動で分泌されるヘプシジンというホルモンのせいで鉄の吸収が減ったり、汗から鉄を失ったり、(女性アスリートの場合)生理で血を失ったり、様々な原因が重なって鉄が不足しやすいと言えます。体が必要としているのに見合った分だけ鉄を摂取しなければ、鉄が欠乏しヘモグロビンが作られなくなって貧血に至ります。このようにスポーツ貧血の正体は、鉄欠乏性貧血であることがほとんどです。
スポーツ貧血の鉄欠乏以外の原因として、『溶血』があります。溶血とは、足底への繰り返す衝撃によって赤血球がつぶれてしまうことを指します。溶血は、陸上競技やサッカー、バレーボール、バスケットボール、剣道などの足底に衝撃が加わりやすい競技の選手に起こりやすく、度を越えた溶血が起こっている選手については足底に強い衝撃が加わっている原因を突き止め、改善する必要があります。
症状
スポーツ貧血になると、全身の筋肉へ運ばれる酸素が減り、パフォーマンスの低下(主に持久力の低下)を引き起こします。また、息切れや動悸、疲れやすさ等の症状を認めたり、記録が伸び悩んだりすることもあります。
診断
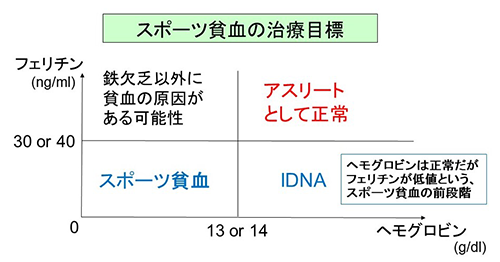
スポーツ貧血は、血液検査でヘモグロビン(Hb)、鉄(Fe)、フェリチン(貯蔵鉄)等を測定し、年齢や競技、症状などを総合判断して診断します。スポーツ貧血になる時は鉄よりも先にフェリチンがなくなり始めるため、フェリチンは早期に鉄欠乏を発見出来る便利な指標です。逆に言うとフェリチンを測定しなければスポーツ貧血の診断は出来ません。
高い運動負荷がかかるアスリートでは、一般人の鉄欠乏性貧血の診断基準では不足と考えられるため、当院では以下の治療目標値を設定しています。男性ではヘモグロビン14g/dl・フェリチン40ng/ml、女性ではヘモグロビン13g/dl・フェリチン30ng/mlです。
治療
治療としては、第一に食事療法です。レバー、ほうれん草等、鉄を多く含む食品や、鉄利用を高めてくれるビタミンCを多く含む食品を意識して摂取しましょう。貧血の程度によっては、鉄剤やビタミンC製剤も内服します。
鉄は過剰になると、余分な鉄が心臓や肝臓、神経などに沈着して臓器障害を起こすことがあります。3ヶ月に1回は血液検査を行い、適切な範囲にフェリチンがコントロールされているか確認し、内服する鉄剤の量を調整します。鉄過剰を起こしやすいので、原則として鉄の注射は行いません。
スポーツ喘息
気管支喘息と運動誘発性喘息
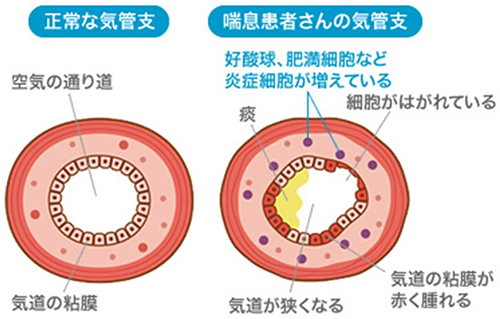
気管支喘息は、気道(空気の通り道)に炎症が生じ、気道が狭くなって息を吐きにくくなり、息切れ、咳、痰、喘鳴などの症状が出る病気です。炎症が生じた気道は敏感になっていて、正常の気道なら何ともないホコリやストレス等のわずかな刺激でも気道が狭くなり、発作が起きます。日本人の有病率は小児で約10%、アスリートはそれよりもやや高く約13%という報告があります。アスリートの方が有病率が高い原因については後述します。
日常の生活では喘息症状を生じないが、運動時にのみ喘息症状が出る運動誘発性喘息という病気もあります。運動誘発性喘息では、運動開始数分後から上記のような喘息症状を生じます。冷たく乾燥した空気を繰り返し吸うような競技で起こりやすく、陸上・サッカー・スキー競技などのアスリートで多く見られます。
原因
一般に、喘息を悪化させる原因には、アレルゲン(花粉・ハウスダスト・ダニなど)、運動、ストレス、過労、薬剤(NSAIDs)、感染(感冒など)、月経、飲酒、タバコ、天候(寒冷・乾燥・大気汚染など)、気圧変化などが挙げられます。アスリートはこれらにさらされることが多く、結果として気管支喘息や運動誘発性喘息になる可能性が上がります。
また喘息はアレルギーが関係する病気です。アトピー性皮膚炎や花粉症などアレルギーの関係する病気の治療を受けていた、あるいは現在受けているアスリートは、気管支喘息や運動誘発性喘息になる可能性が少し上がります。
症状
気管支喘息では、息切れ、咳、痰、喘鳴などの症状を認めます。
前述のように、運動時にのみ喘息症状が出る運動誘発性喘息という病気もあります。運動誘発性喘息では、運動開始数分後から息切れや咳、痰などの喘息症状を生じ、運動中止数時間後には症状が消失することがほとんどです。身体能力が高いため喘息症状が目立たず、自分では気付かないうちにパフォーマンスが低下している運動誘発性喘息のアスリートも時々います。また、過換気(過呼吸)症候群と鑑別が難しい運動誘発性喘息もありますので、注意が必要です。
診断
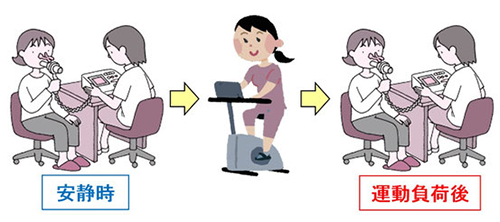
検査として『運動負荷肺機能検査』を行います。まず安静時に肺機能検査を行い、定められた運動負荷(自転車こぎ運動です)をかけた後、再び肺機能検査を行います。運動誘発性喘息の診断には、安静時の検査だけでは不十分です。
肺機能検査では『肺活量』『1秒量』など測定します。1秒量は息を最大限吸った状態から最初の1秒間で吐くことが出来る空気の量です。アスリートにとっては肺活量も1秒量も多い方が有利になります。喘息は息をスムーズに吐けなくなる病気なので1秒量が低くなるなどの変化が起こります。
1秒量、1秒率(肺活量に対する1秒量の割合)などの結果から『気管支喘息』『運動誘発性喘息』の診断を行います。
治療
運動誘発性喘息の予防としては、気温や湿度が低い場所での運動を避けること、マスクをすること、十分なウォーミングアップをすること等が挙げられます。
気管支喘息の治療には、喘息の程度に応じた吸入薬や内服薬を使用します。運動誘発性喘息の治療としては、運動開始5~15分前に予防的に吸入薬を使用します。いずれの治療も症状や運動負荷肺機能検査結果、選手の希望などを総合判断して細やかに処方の調整を行います。
無月経
女性にとっての月経(生理)
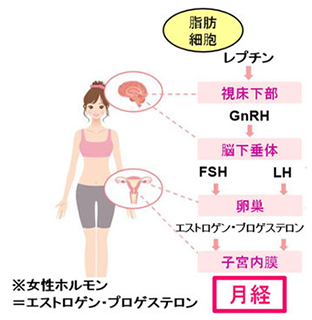
女性には通常、『月経(生理)』があります。成長の過程で、体にエネルギーが十分貯まり、体脂肪がある程度身につくと、脂肪細胞から『レプチン』の分泌が増加します。レプチンは脳の視床下部を刺激し、最終的には卵巣から『エストロゲン』が分泌され、月経が起こります。
女性アスリートと無月経、骨粗鬆症
トレーニングによるエネルギー消費に見合った分だけエネルギーを摂取出来ていないと『エネルギー不足』となります。10代女性アスリートの無月経の原因で最も多いのがこの『エネルギー不足(正確には利用可能エネルギー不足と言います)』です。エネルギー不足になると、体脂肪が減少し、レプチンの分泌が低下します。するとエストロゲンの分泌が低下し、月経もなくなります。3ヵ月以上月経がない状態を『無月経』と呼びます。
エストロゲンは、もちろん月経を起こすには必須ですが、それ以外に骨代謝において骨吸収を抑える、つまり骨密度を保つ働きがあります。エストロゲンの分泌が低下すると、骨密度を保てなくなり、骨がもろくなります。これが『骨粗鬆症』で、そのまま激しいトレーニングを続けていると疲労骨折・骨折のリスクが上がります。骨粗鬆症というと閉経後の女性のイメージがあるかもしれませんが、10代の女性アスリートでも起こりうる問題なのです。
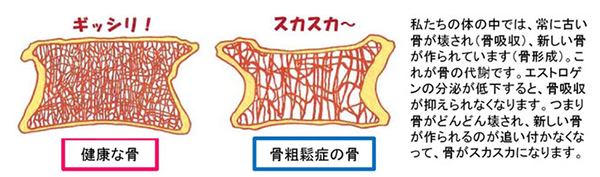
以上をまとめると、下図のようになります。
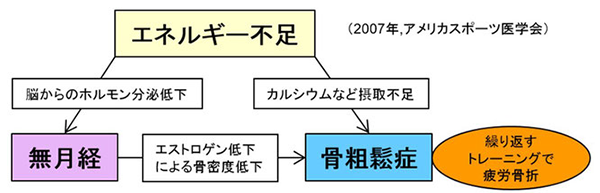
『エネルギー不足』『無月経』『骨粗鬆症』は『女性アスリートの3主徴』と呼ばれており、世界の女性アスリートにとっての最重要課題となっています。
診断
高校入学の段階で月経がきていない女性アスリートは、婦人科外来またはスポーツ内科外来を受診してください。無月経の原因として最も考えられるのがエネルギー不足ですが、他の婦人科疾患の可能性を調べる必要があるのか医学的判断が必要です。診察では、食事内容に関する問診や血液検査結果、身長体重の記録などから、エネルギー不足による無月経の可能性が高いかどうかを判断します。
治療
治療としては、第一に食事療法(十分なエネルギー摂取)です。これだけで多くのアスリートが半年以内に月経を認めます。疲労骨折を繰り返していたり、骨密度がとても低かったりする選手に対しては食事療法だけでなく女性ホルモンを補う治療を行うことがあります。エネルギー不足以外に婦人科疾患が疑われる時には婦人科と連携を取りながら、拒食症が疑われる時には精神科・心療内科と連携を取りながら診療にあたります。
スポーツ現場では、短期的には摂取エネルギーを減らし体重を軽くした方が速く走れるという考えがあると思います。しかしスポーツ内科の立場としては、無月経となるような摂取エネルギー減や体重制限は避け、健全な骨の成長を優先すべきと考えています。
患者様の声
明石スポーツ整形・関節外科センターの『患者様の声』につきまして、2018年6月施行の医療広告ガイドラインに基づき、ホームページでの掲載を中止致しました。ご協力いただきました皆様に、心より感謝申し上げます。